L’obésité, définie par un indice de masse corporelle (IMC) > 30kg/m² touche 17% de la population française, soit plus de 8 millions de Français (pour en savoir plus : Le Centre CSO Paca Ouest). Elle a été reconnue comme étant une maladie chronique par l’Organisation mondiale de la santé, et le traitement le plus efficace à long terme reste la chirurgie bariatrique. Celle-ci est très encadrée par la Haute autorité de santé et la sécurité sociale.
La chirurgie bariatrique est réservée aux patients remplissant des critères précis, et arrive au terme d’un parcours médical de minimum 6 mois. Ce parcours comprend à la fois des examens médicaux, mais aussi un suivi diététique, psychologique, d’activité physique, trois dimensions sans lesquelles la chirurgie ne peut pas offrir les meilleurs résultats. Ce suivi multidisciplinaire, se poursuit ensuite en post-opératoire, à vie, pour permettre de perdre de poids dans de bonnes conditions et de manière pérenne, tout en réduisant les risques de complications.
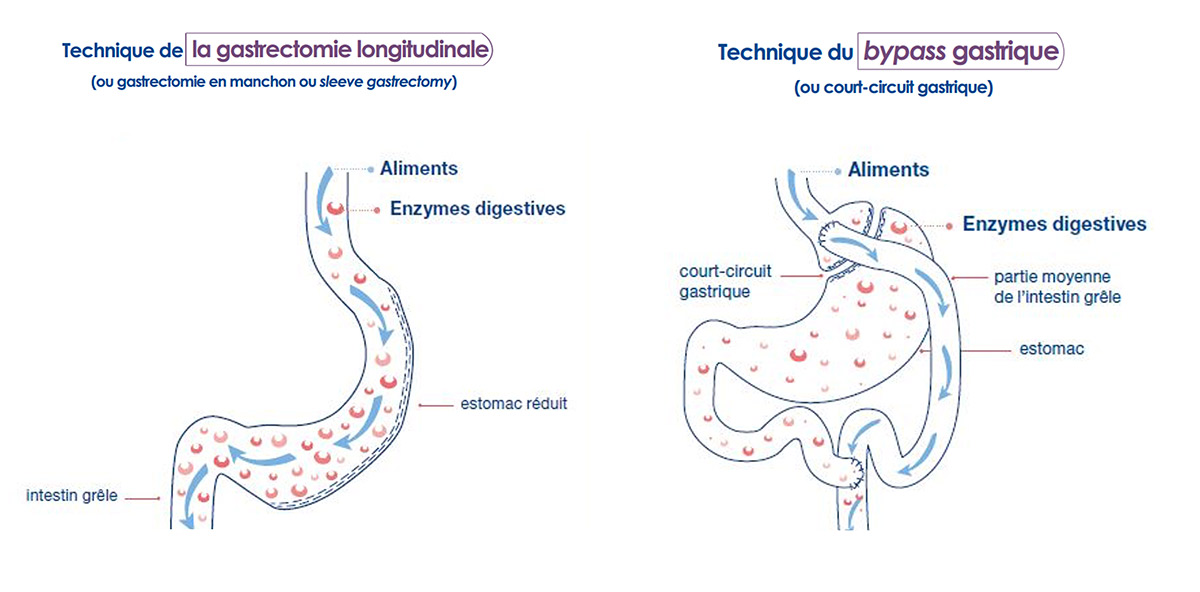
Elle comprend principalement la sleeve gastrectomy (ou gastrectomie longitudianle ou en manchon) et le gastric by-pass en Y (ou court circuit gastrique en Y
La chirurgie bariatrique nécessite par nature une structure transversale et pluridisciplinaire impliquant des chirurgiens et des endocrinologues/nutritionnistes, mais aussi des équipes de diététique, de psychologue/psychiatre, et de kinésithérapeute/APA, d’infirmières d’éducation thérapeutique. Le parcours du patient, comme sa prise en charge en cas de complication comporte de nombreuses évaluations médicales (gastro-entérologiques, cardiologique, pneumologique…) pouvant déboucher sur des prises en charges spécifiques (endoscopie thérapeutique, séjours en réanimation, radiologie interventionnelle…).
Le rôle de nos équipes est de prendre en charge les patients en vue d’une chirurgie, qu’elle soit de première intention ou après un échec ou une complication d’une première chirurgie bariatrique. Les patients sont aussi référés par d’autres équipes extra-institutionnelles dans le cadre du recours du Centre Spécialisé Obésité (CSO) afin de prendre en charge les les patients les plus fragiles (insuffisant rénaux, cardiaques, hépatiques…) ou avec une obésité très importante nécessitant des équipements adaptés. Nous assurons aussi une permanence de soins spécialisée aussi bien pour nos patients que pour les patients présentant une complication après chirurgie, et qui sont adressés dans notre centre par l’ensemble des équipes de la région.
Il existe des contre-indications à la chirurgie bariatrique, notamment d’ordre psychiatrique (trouble non stabilisé), ou d’ordre général (risque anesthésique trop important).
Pour être éligible à une chirurgie bariatrique, plusieurs critères doivent être remplis :
-
Avoir un IMC supérieur ou égal à 40 kg/m², ou supérieur ou égal à 35 kg/m² avec des comorbidités associées telles que le diabète de type 2, l'hypertension artérielle, ou l'apnée du sommeil.
-
Avoir essayé de perdre du poids par des moyens non chirurgicaux (régimes, exercices physiques, thérapies comportementales) sans succès durable.
-
Être âgé de 18 à 70ans, bien que des exceptions puissent être faites au cas par cas.
-
Ne pas présenter de contre-indications médicales majeures à la chirurgie
-
Être prêt à suivre un suivi médical et nutritionnel rigoureux à long terme après l'opération pour assurer son succès.
Les résultats de la chirurgie bariatrique sont variables d’un patient à l’autre, en fonction de son histoire, de son âge, de ses comorbidités et de son engagement dans le parcours. En moyenne, la perte de poids est de 20 à 30%. Cette perte de poids n’est pas la seule conséquence, car la chirurgie bariatrique permet aussi d’améliorer les comorbidités, voire de les voir disparaître, et ainsi, d’augmenter son espérance de vie en diminuant son risque de maladie cardiovasculaire et de cancer.
Cependant, le succès de la chirurgie ne dépend pas que du geste réalisé, mais aussi du suivi que l’on est capable de poursuivre, et de la modification des habitudes alimentaires et de l’activité physique.
Par ailleurs, il existe des complications à cette chirurgie, parfois graves, qui peuvent conduire au décès du patient dans environ 0.03 à 0.2% (soient entre 3 et 20 morts pour 10 000 opérés). Parmi les complications les plus graves et redoutées, l’embolie pulmonaire, la fistule (fuite au niveau des tissus), et l’hémorragie post-opératoires. C’est pour cela que le patient doit être bien préparé sur le plan médical, et informé des tenants et des aboutissants de cette chirurgie pendant son parcours pré-opératoire.
Ce qu’il faut savoir avant de se décider.
Qui est concerné par la chirurgie de l’obésité ?
vous êtes un patient et vous n’avez jamais été opéré de chirurgie bariatrique ?
Prise de rendez-vous patients jamais venus
Prise de rendez-vous patients déjà venus
Service de chirurgie viscérale et digestive
Chef de service :
Pr Stéphane BERDAH
Téléphones secrétariat :
Téléphone consultations :
Hôpital Nord
-
Pavillon Mistral
-
5ème étage
Équipe
Vous êtes un patient et vous avez déjà été opéré de chirurgie bariatrique ?
Malheureusement, nous ne pouvons pas assurer le suivi régulier d’un patient opéré dans une autre structure. Si vous êtes dans le cas d’une reprise de poids, d’un reflux gastro-oesophagien, ou d’une autre complication après une première chirurgie bariatrique, veuillez prendre RDV après avoir consulté votre médecin traitant qui pourra vous éclairer sur le spécialiste à qui vous adresser.
Vous êtes un médecin et vous voulez adresser un patient ?
Si le patient présente un IMC > 40 , vous pouvez adresser le patient dans notre parcours
Si le patient présente un IMC compris entre 35 et 39.9, veuillez-vous assurer que votre patient entre dans les critères d’éligibilité à la chirurgie :
-
Diabète de type 2
-
HTA
-
Syndrome d’apnées du sommeil avec IAH > 15/h
-
Asthme sévère (courrier du pneumologue)
-
Stéatose hépatique prouvée (courrier du gastro-entérologue)
-
Gonarthrose, coxarthrose, ou lombalgies (courrier du rhumatologue/orhtopédiste)
-
Incontinence urinaire (courrier du gynécologue ou de l’urologue)
-
Syndrome des ovaires polykystiques (courrier du gynécologue)
-
Projet de Procréation Médicalement Assistée en cours (courrier du gynécologue)
-
Insuffisance rénale (courrier du néphrologue)
-
Handicap moteur (courrier du médecin de réadaptation physique)
-
Hypertension intra-crânienne chronique (courrier du neurologue ou neurochirurgien)
Le médecin traitant, en première ligne dans le suivi du patient, est parfois démuni face aux symptômes ou aux questions des patients. N’hésitez pas à consulter nos vidéos et à les recommander à vos patients. Pour connaître les éléments du suivi d’un patient opéré de chirurgie bariatrique, cliquez ici
Quelques notions à avoir pour le suivi d’un patient opéré de chirurgie bariatrique :
-
La phase de perte de poids s’étale sur 1 à 2 ans en fonction des patients. Cette perte de poids ne doit pas être trop rapide ni trop intense, pour ne pas engendrer de carence ni de fonte musculaire importante. Pendant cette phase, il faut s’assurer que le patient ait une alimentation qui suffise à couvrir ses besoins nutritionnels quotidiens, en terme de calories, de protéines (60g/j), d’hydratation (1L-1.5L/j)
-
Les patients opérés de sleeve gastrectomy doivent avoir une supplémentation vitaminique pendant au moins 1 an, ceux opérés d’un bypass A VIE
-
Si vous suspectez des carences, ou dans le cadre d’un suivi annuel d’un patient opéré de bypass, il est important de doser et de substituer les carences potentielles en : fer, acide folique, vitamine B12, vitamine D, calcium, magnésium, sélénium, cuivre, vitamine B6, vitamine A.
-
Le dosage en vitamine B1 n’est plus recommandé, mais en cas de vomissement chronique, il faudra penser à substituer le patient en vitamine B1
-
Quelques réflexes à avoir : ne pas prescrire d’AINS ou corticoïdes aux patients opérés de chirurgie bariatrique, hormis nécessité, en cure courte et sous couvert d’IPP
-
La grossesse est déconseillée pendant les 12 mois suivants la chirurgie bariatrique. Passé ce délai minimum, la patiente devra être adressée à l’équipe de chirurgie qui l’a suivie pour faire un suivi conjoint avec l’équipe de gynéco-obstétrique. Lien BARIAMAT.
-
Après une sleeve gastrectomy, une endoscopie de contrôle à la recherche d’une oesophagite doit être faite tous les 5 ans ou sur symptôme de reflux
-
Les IPP n’ont pas à être prescrits au long cours après une chirurgie bariatrique (selon les équipes, de 1 à 6 mois post-opératoire ou sur symptôme de reflux)
Voici dans quels cas adresser le patient à l’équipe référente :
-
Grossesse ou projet de grossesse
-
Douleurs abdominales aiguës ou chroniques (risque de hernie interne, ulcère, fistule…)
-
Carence vitaminique
-
Vomissements chroniques inexpliqués
-
Souffrance psychologique
-
Reflux gastro-oesophagien
-
Reprise de poids ou réapparition/apparition de comorbidités
-
Apparition/réapparition de TCA ou conduites addictives
Parcours patient et organisation
Organisation des sites
L’organisation de cette activité à l’AP-HM est actuellement répartie sur deux hôpitaux (Nord et Conception), sur plusieurs services (deux services de chirurgie générale, trois services d’endocrinologie), et deux pôles (Maladie de l’Appareil Digestif et Endocrinologie).
Le site nord dispose d’un plateau technique adapté à la prise en charge hospitalière et chirurgicale de tous les patients en situation d’obésité, y compris ceux nécessitant des équipements adaptés à la grande obésité, de plusieurs réanimations (dont une spécialisée dans les détresses respiratoires), d’un service de pneumologie, de cardiologie, de radiologie interventionnelle, d’endoscopie thérapeutique et d’explorations digestives fonctionnelles. Le bloc possède un robot Da Vinci.
Parcours bariatrique patient
Le patient peut compléter son parcours pré-opératoire de chirurgie bariatrique à l’hôpital Nord ou à l’hôpital de la Conception. La première consultation consistera en une première information au patient, et à la vérification de son éligibilité à la chirurgie selon les critères de la HAS. Des examens seront prescrits à l’issue de cette consultation, et le patient sera orienté vers le reste de l’équipe pour entamer son parcours pluridisciplinaire. Au cours du suivi, il sera vu à plusieurs reprises par les membres de l’équipe (chirurgien, endocrinologue, diététicienne, psychologue, enseignant en activité physique adaptée). . En plus des examens médicaux et des consultations avec les différents membres de l’équipe, le patient sera invité à prendre part à des ateliers, en pré et en post-opératoire. Ce sera l’occasion d’échanger avec d’autres patients, mais aussi d’aborder l’information et de poser des questions dans un cadre plus convivial que celui de la consultation. Il s’agit donc d’un parcours qui demande un engagement important, afin d’obtenir les meilleurs résultats possibles.
Échec d’au moins une tentative de perte de poids avec prise en charge pluridisciplinaire documentée d’au moins 6 mois
1 - Consultation
Patients adressés par le médecin traitant, un endocrinologue ou un autre spécialiste
Remise d’un document d’informations sur la chirurgie bariatrique
Période de bilan et de suivi pré-opératoire (minimum 6 mois)
Bilan des comorbidités et de l’opérabilité
-
Bilan métabolique
-
Evaluation cardiovasculaire
-
Evaluation respiratoire
-
Bilan digestif
Bilan nutritionnel
-
Evaluation de la composition corporelle
-
Dépistage des carences
-
Recherche de sarcopénie et d’atteinte osseuse
Séances d’éducation
-
Séances individuelles (médecin, diététicienne, psychologue, Enseignant en activité physique adaptée)
-
Atelier de groupe
-
Atelier de préparation pré-opératoire
-
Remise de documents écrits
Réunion de concertation pluridisciplinaire
Évaluation du dossier médical - Décision d’intervention ou non. Discussion du type de chirurgie le plus adapté
Programmation de l'intervention
Programmation de la date de chirurgie - consultation anesthésie
Période péri-opératoire immédiate
PHospitalisation préopératoire si besoin (préparation respiratoire, équilibration de diabète…)
Remise de documents écrits (carte de patient opéré, livret de conseils alimentaires et recettes, carnet de suivi)
Transfert en endocrinologie si besoin (réadaptation du traitement antidiabétique par exemple)
1re consultation à 1 mois post-opératoire
Suivi post-opératoire régulier à vie (en consultation ou en hôpital de jour)
By-pass et sleeve gastrectomy
-
Tous les 3 mois la 1ère année
-
Tous les 6 mois la 2ème année
-
Puis 1 fois par an
Hôpital de jour à la Conception : à 6 mois et 12 mois de la chirurgie
Anneau gastrique
-
À adapter à la cinétique de perte de poids la 1ère année
-
Puis au moins 1 fois par an
Consultations médicale, chirurgicale, et diététique bilan nutritionnel complet et réévaluation des différentes comorbidités
Se faire opérer, c'est s'engager pour toute sa vie !
Suivi post-opératoire
Se faire opérer, c’est s’engager pour toute sa vie !
De nouvelles habitudes alimentaires à vie :
-
Ingérez de petites quantités à chaque repas et mastiquez lentement
-
Prenez vos repas assis et dans le calme
-
Arrêtez-vous de manger dès les premiers tiraillements digestifs et dès que vous n’avez plus de sensation de faim
-
Ne buvez pas en mangeant, mais entre les repas
-
Conservez un apport suffisant en protéines (Viandes, Poissons, Œufs, produits laitiers)
-
Évitez les boissons gazeuses, sucrées, les sauces et fritures, ainsi que les sucreries et les aliments gras
-
Pratiquez une activité physique régulière et adaptée à votre cas dès que possible.
Un suivi régulier et assidu par l’équipe pluridisciplinaire qui a réalisé l’intervention est indispensable.
Un bilan obligatoire, suivi pondéral et digestif, bilan diététique et nutritionnel, réévaluation des comorbidités, renforcement de l’éducation, soutien psychologique est essentiel :
-
Tous les 3 mois la première année,
-
Tous les 6 mois la 2ème année
-
Puis, une fois par an.
Dans la plupart des cas vous devrez prendre chaque jour des suppléments en vitamines, en minéraux et en oligoéléments. Ne pas prendre ces suppléments peut provoquer des carences nutritionnelles et des complications neurologiques graves ainsi que des risques d'ostéoporose.
Si vous êtes une femme en âge de procréer, il faut savoir qu'une contraception efficace est nécessaire jusqu'a 12-18 mois après le geste chirurgical, pour atteindre un poids stable et des apports nutritionnels suffisants. Votre grossesse nécessitera un suivi multidisciplinaire rapprochée à la fois par le gynécologue et le nutritionniste pour s'assurer d'apports suffisants et de l'absence de carences. La prise de suppléments en vitamines sera nécessaire tout au long de la grossesse et lors de votre allaitement avec des bilans sanguins réguliers.
Pour aller plus loin
-
Fiche recommandations nutritionnelles après chirurgie bariatrique - (PDF)
-
Fiche Grossesse et chirurgie de l'obésité : Conduite à tenir - (PDF)
-
Fiche Chirurgie bariatrique et os - (PDF)
Chirurgie bariatrique chez les patients mineurs
Les patients mineurs peuvent, exceptionnellement, relever de la chirurgie bariatrique. Dans ce cas, il y aura un suivi conjoint entre le CSO pédiatrique à l’hôpital de la Timone, et le CSO adulte à l’hôpital Nord. Le parcours devra durer au minimum un an.
Missions du service de chirurgie bariatrique
Dans la région
Le CSO a pour mission de coordonner la prise en charge de l’obésité dans la région, et d’être centre de recours. C’est pourquoi l’équipe de chirurgie bariatrique de l’AP-HM, qui est l’un des 37 CSO de France, organise des Réunions de Concertation Pluridisciplinaire (RCP) régionales communes avec les hôpitaux publics et privés de la région ainsi que le CHU de Nice, centralise la formation continue (FMC journée obésité…), et met en place des conventions avec les établissements de la région. Le projet PACO, financement innovant de la sécurité sociale article 51, a été porté par les CSO Paca Ouest (AP-HM) et Est (CHU Nice), structure la prise en charge des patients dans 11 établissements publics et privés de la région, et a permis d’améliorer la pertinence des soins dans le parcours des patients opérés d’une chirurgie bariatrique. L’AP-HM a permis la création d’une filière bariatrique au sein du Groupement Hospitalier de Territoire (GHT) hôpitaux de Provence, regroupant tous les chirurgiens bariatriques et œuvrant à une organisation plus structurée entre les équipes.
Recherche
Nos équipes travaillent en collaboration avec l’équipe d’endoscopie pour le développement de protocoles de recherche et d’innovation, permettant de soigner tous les patients en situation d’obésité dans un continuum médico-chirurgical.
De la recherche clinique en obésité est menée au sein des laboratoires UMR 1062 INSERM/1260 INRA/AMU et UMR T24 UGE/AMU.
Enseignement
Nos équipes assurent la formation initiale théorique et pratique en obésité et chirurgie bariatrique des étudiants hospitaliers et jeunes médecins (internes, Dr junior, assistant-chef de clinique) mais aussi des élèves infirmières, élèves infirmières de bloc opératoire, et étudiants en maïeutique.